醫學界認定濫用抗生素是令細菌出現抗藥性的主因之一,研究發現,香港很多臨床致病菌的抗藥性比例相當高,例如金黃葡萄球菌、肺炎雙球菌、淋病雙球菌等。專家警告,若再濫用或不當使用抗生素,會有「無藥可救」的危機!
頭號健康
抗生素難敵惡菌 無藥可救末日來臨
抗生素自面世以來,一直肩負抗菌大任,令人們不受細菌感染威脅!不過你有張良計,我有過牆梯,細菌頑抗抗生素幾十年,一直諗計對抗,加上多年來,人們不當使用抗生素,令惡菌透過基因突變變種,令抗生素喪失功效。
世界衞生組織一份有關對抗生素抗藥性的全球報告指出,曾經普遍用來治療常見的腸道與尿道感染、肺炎、新生兒感染、以及淋病等疾病的藥物,對好多人已經無效。
專家警告,若再不尋求辦法,對付抗藥性細菌,就算只是腸胃炎,都可能無藥可救!
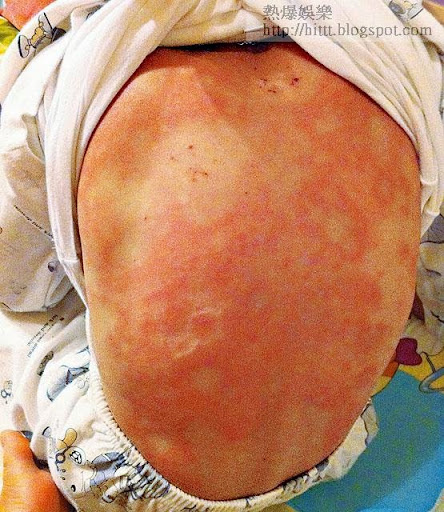
「睇見佢又痕又痛咁辛苦,我哋又咩都做唔到,只可以等,真係好無奈好心痛。」 Bella說的是幾年前只有五歲的囝囝 Max,一次受細菌侵襲的經歷。
初以為皮膚敏感
當日跟平常一樣,幼稚園放學由嫲嫲接回家,抵家後不久, Max突然跟嫲嫲說鼻子痕癢,又有少許痛。原來他鼻和面上出了幾個五毫子大小的紅疹,嫲嫲估計是皮膚敏感又或出風赧,就幫他搽藥膏,並觀察有無惡化。
直至 Bella晚上回家,見 Max的「風赧」仍然未退,就帶他去看皮膚科醫生,「醫生都話應該係皮膚敏感,開咗啲藥膏同抗敏感藥俾我哋。」不過, Max身上的紅疹不單無減少,範圍更愈來愈大,而且愈來愈痕和痛。 Bella見不對勁,翌日即送他入院,「醫生一睇,就話估計係蕁麻疹,但後來見他到傍晚發燒,覺得不似,就抽血檢查,但結果又驗唔到啲乜,但 Max就愈來愈辛苦,又痕又痛,喊晒連藥膏都唔肯搽,話掂到會痛。」
卒之在入院第四日,終驗出 Max感染金黃葡萄球菌,醫生馬上為他進行靜脈注射抗生素療程,紅疹於用藥後一、兩日間陸續退去。 Bella回想起來都無法估計到底 Max在哪裡感染該菌。「唯一諗到係 Max病發前曾到過沙灘玩,堆過沙,又在游水時飲過幾啖海水,醫生話可能咁就中招。」
抗藥性難對付
金黃葡萄球菌存在於人的鼻腔和皮膚表面,是種常見的細菌,靠抗生素很快就可殺滅,不過由於細菌基因不斷變異,醫學界早已發現此菌對抗生素產生抗藥性,換言之,一向可行的抗生素已無法對付此菌,因而出現所謂「超級細菌」的抗藥性金黃葡萄球菌,簡稱 MRSA。
據世衞資料顯示, MRSA感染患者與非耐藥性感染患者相比,死亡率估計高出 64%。慶幸 Max只是中了非耐藥性金黃葡萄球菌,不過最終也要住院八日。
養和醫院臨床微生物及感染學專科醫生鄧兆暉指出:「細菌為求生存,不斷藉着基因變異去對抗抗生素,這是微生物界的自然現象,就算無抗生素的出現都會發生。不過,多年來不當使用及濫用抗生素,令細菌不斷變種變惡,最終可能令抗生素喪失藥效。」
他解釋:「當身體受細菌感染,假設體內含有一百萬粒細菌,當中可能有一、兩粒是先天具有抗藥性,但只要服用一整個療程的抗生素,就可殲滅大部分細菌,餘下的細菌,以及那些先天具抗藥性的細菌,就由自身免疫系統消滅。但若病人擅自中斷療程,又或減少劑量,就無法殺滅細菌,因而增加免疫系統的負荷,結果殺不盡細菌之餘,具抗藥性的細菌更可以在體內繁殖。」
面對無藥可救危機
不正確使用抗生素而引致細菌出現抗藥性,尚可依靠灌輸正確訊息教育市民去改善,但醫學界發現另一個產生抗藥性的原因,卻非常棘手。中大藥劑學院兼任講師鄭永德指出:「在農業上大量採用抗生素,例如豬農和雞農將抗生素加入飼料,務求令牠們健康生長及增重,就引起抗藥性和藥物殘留在動物體內的問題。」而動物體內的抗藥性細菌,亦可能在進食後傳播到人類身上,因此美國食品及藥物管理局( FDA)就建議業界自願性逐步停用抗生素。
世衞的全球耐藥報告特別指出,作為淋病最佳治療手段的第三代頭孢菌素,在奧地利、澳洲、加拿大、日本等十個國家已由於細菌出現抗藥性而宣告無效,表示病人可能因而無藥可救而死亡。
該組織的衞生安全事務助理總幹事 Keiji Fukuda博士更警告:「有效的抗生素一直是使我們能夠延長壽命、更健康地生活和受益於現代醫學的支柱之一,除非我們採取顯著行動加強預防感染,並改變生產、發放和使用抗生素的方法,否則其影響會是災難性的!」
話你知
根據發表在《自然》( Nature)期刊的研究報告,仍在研究階段的新型抗生素 teixobactin,原形藥物治癒所有感染結核菌與抗藥性金黃葡萄球菌的實驗鼠,同時也消滅了炭疽桿菌和梭菌。醫學界相信, teixobactin的研發一旦成功,相關藥物可望在 10年後廣泛應用,以對抗抗藥性細菌。
抗菌靈丹
抗生素是一種用來殺死細菌的藥物。最早面世的抗生素,是具有殺菌效能的盤尼西林。此藥是英國亞歷山大•佛萊明醫生在 1928年無意間發現,並從青黴菌中提煉出來的;在第二次世界大戰時期,它救了很多因受傷感染病菌的士兵和平民。其後在五、六十年代,陸續有不同種類的抗生素面世。
種類
常見的抗生素,有以下五種:
1. Beta-內酰胺,包括盤尼西林( Penicillins)及頭孢菌素類( Cephalosporins)
2.喹諾酮類( Quinolones)
3.大環內酯類( Macrolides)
4.四環素類( Tetracyclines)
5.氨基醣苷類( Aminoglycosides)
作用機制
不同的抗生素透過不同途徑抑制細菌生長、繁殖,甚至殺死細菌。抗菌途徑如下:
1.抑制細菌細胞壁的合成或修復
2.改變細菌細胞膜的結構或功能
3.影響細菌 DNA的複製
4.抑制細菌蛋白質的合成
5.抑制細菌葉酸的代謝途徑
服藥形式
1.口服
2.肌肉皮下注射
3.靜脈注射
資料提供:養和醫院臨床微生物及感染學專科醫生鄧兆暉、中大藥劑學院兼任講師鄭永德
抗生素的謬誤
抗生素面世後,所向披靡,殺細菌一個片甲不留,可惜細菌隨年月演變,又加上人們濫用,終搞出「抗藥性」這個全球危機,要阻止情況惡化,就要認真對待抗生素,解除坊間不正確的觀念!
資料提供:養和醫院臨床微生物及感染學專科醫生鄧兆暉、中大藥劑學院兼任講師鄭永德
謬誤一:抗生素能醫百病,藥到即可病除!
錯!抗生素僅適用於由細菌引起的炎症,而對由病毒引起的炎症就沒有療效。大部分傷風感冒都是由病毒引起,要靠自身免疫系統消滅病毒。
謬誤二:病情較重時可按時按量服藥,病情稍為轉好,就可自行停藥或減少藥量。
錯!當抗生素劑量不足,只能殺死部分細菌,存活下來的細菌,為求生存就利用基因轉變等方法改造自己,令自己不再被相同的抗生素消滅。而幸存的細菌亦會產生抗藥性,留在病人體內,甚至傳播開去。
謬誤三:當鼻水變成黃色或綠色時,即表示有細菌感染,需要抗生素。
錯!黃色或綠色黏液不代表是細菌感染。流感時黏液也會變得厚實和變綠。
謬誤四:抗生素「愈新愈好」、「愈貴愈好」、「療程愈短愈正」。
錯!醫生會因應病情、細菌種類而揀選合適抗生素,藥物新舊、價格與藥效無關。而療程長短則視乎疾病類型及病情,例如尿道炎只需三日、肺炎需十四日、心瓣炎需六星期。
秒殺細菌
一旦受細菌感染,只要揀選合適抗生素,即可殺菌於瞬間,可惜,臨床診斷未必一定估得中受何種細菌感染,因此若能快速培育細菌,令醫生及早辨識致病原因,對症下藥,就可提高病人存活率。傳統細菌鑑別方法,培育細菌後至少需要兩天才可成功鑑別細菌種類,不過目前已有醫院能在一小時內完成細菌鑑別。據悉,公立醫院亦將陸續採用此項快速測試。
話你知
世界衞生組織自 2005年起在全球推廣手部衞生活動,目的為提高市民和醫護人員注意手部衞生,明白潔手對疾病控制的重要性,從而減少全球醫院內之感染個案,亦因而可減少使用抗生素。衞生防護中心網頁有詳細手部衞生資訊,教授洗手正確步驟。
網址:http://www.chp.gov.hk/tc/view_content/28522.html
|
鍾意就快D Share啦!
|
|
|